目次
角膜トポグラフィーとは
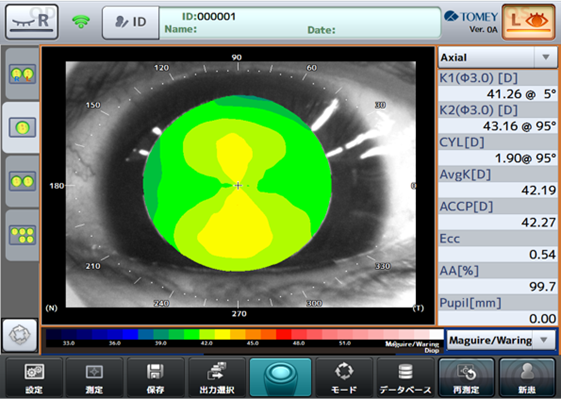
引用:白内障ポータルサイト
-
-
-
-
-
- 目的:角膜の「局所曲率」や「屈折力」の分布を色の地図として可視化し、角膜の対称性・規則性を評価する。
- 主な方式:
1.プラシドリング(反射法)…角膜(涙液面)に同心円を映し、その歪みから前面曲率を算出。高速・高精度・コンタクト適合にも強い。
2.(参考)Scheimpflug/スキャンスリット/OCT…断層から前後面・角膜厚まで出せる=トモグラフィー。
-
-
-
-
どんな“地図”がある?(マップ種類と意味)
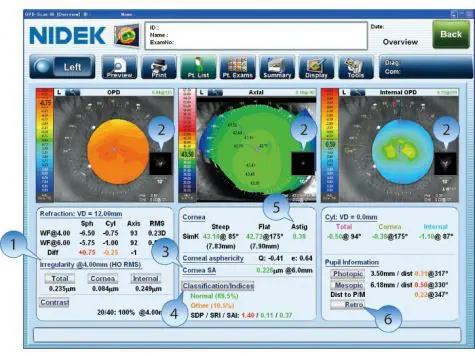
引用:NIDEK
※色は「暖色=急峻/屈折力が強い」「寒色=平坦/弱い」が一般的
曲率マップ(Curvature)
Axial(Sagittal):中心基準の“平均的”曲率。ノイズに強く、全体像を掴むのに良い。
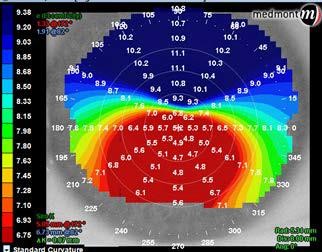
Tangential(Instantaneous):局所曲率を鋭敏に表現。局所の異常・頂点偏位や術後アブレーションの偏心を拾いやすい。
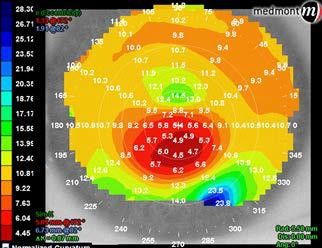
パワーマップ(Refractive/Power)
曲率を屈折力(D)に換算。正乱視の規則性や角膜全体の度数分布を直感的に把握。
標高マップ(Elevation)※本来はトモグラフィー寄り
参照球(BFS)などからの高低差表示。前面のみの標高表示を搭載する機もあるが、後面標高はトモグラフィーで評価。
角膜厚マップ(Pachymetry)※トモグラフィー
中心と周辺の菲薄化パターンを評価(円錐・PELの鑑別、進行監視)。
典型パターンの読み方(“見た瞬間”の判断軸)
ワンポイント
まずAxialで全体像→Tangentialで局所→(可能なら)Elevation/Pachyで裏取りが実務的。
指標とスコア(必要最低限)
-
- SimK / 平均K:角膜中央付近の主経線屈折力。トーリックIOL概算の出発点。
- SAI(Surface Asymmetry Index):左右対称性。
- SRI(Surface Regularity Index):不正規性(高いほど不正乱視)。
- I-S値(Inferior–Superior):上下面の屈折差(下方>上方で円錐疑い)。
- SRAX(Skewed Radial Axis):放射軸の「ねじれ」。
- Kmax:最急峻点(トモグラフィー機で用いられることが多い)。
機種・アルゴリズムでカットオフは異なるため、施設ごとの基準値表を装置別に用意して運用。
臨床での使いどころ
-
屈折矯正術(LASIK/PRK/SMILE等)のスクリーニング
-
- 対称性・頂点偏位・下方急峻化・不正乱視をチェック。
- “怪しい”ときは必ずトモグラフィー(後面・厚み)で裏取り。
-
-
円錐角膜/エクタジアの早期検出・進行判定
- I-S、tangentialの局所急峻化、連続追跡の再現性が鍵。
- I-S、tangentialの局所急峻化、連続追跡の再現性が鍵。
-
トーリックIOL計画
- 前面シリンダー量と軸を把握(最終は“総合乱視”評価が望ましい=トモグラフィー併用)。
- 前面シリンダー量と軸を把握(最終は“総合乱視”評価が望ましい=トモグラフィー併用)。
-
コンタクトレンズ(RGP/オルソK)フィッティング
- 曲率・頂点偏位でベースカーブ・ゾーン径・デザインを選択。
- 曲率・頂点偏位でベースカーブ・ゾーン径・デザインを選択。
-
術後トラブルの原因検索
- 偏心アブレーション/中央島/ドーナツなどを可視化し、追加矯正やCLでの補正方針へ。
品質管理(QC)と撮影のコツ
-
- 涙液面が命:ドライアイやメニスカス破綻で輪帯がギザつく/欠損→再撮。人工涙液→30–60秒後に撮影。
- ミレ(リング)中心合わせ:固視不良・瞬目・頭位傾斜で非対称アーチファクト。顎台・額当てで正位を固定。
- 瞳孔径・照明:過度な照明で瞳孔縮小→有効視野が狭く。
- 色スケール:Absolute(固定)を基本。Normalized(自動)は見栄えが良いが実数比較に不向き。
- 再現性:同一装置・同一プロトコル・≥3回撮影の平均を習慣化。
- ドライアイが視覚や生活の質に与える影響については、「ドライアイは見え方にも影響する(東京歯科大学)」という論文で詳しく紹介されています。
よくある“落とし穴”
-
- トポだけで後面は読めない:早期円錐やPELは後面突出・菲薄化を伴うことが多く、トモグラフィー併用が必須。
- コンタクト直後の測定:形状記憶(molding)で偽の不正パターン。RGPは数日~2週の休止が安全目安(症例で調整)。
- 角膜瘢痕・翼状片:局所反射の歪み→偽陽性。原画像(リング像)を必ず確認。
- Normalizedスケールの罠:色の派手さで重症度を過大評価しがち。
- 比較の一貫性:機種が違う時系列比較は不可(指数も別物になりがち)。
外来運用テンプレ(チェックリスト)
① 前処置:点眼(必要時)、瞬目→30–60秒→固視練習
② 撮影:3枚以上・Absoluteスケール・中央合わせ
③ 迅速読影
-
- Axial:左右対称? Bow-tie規則的? Apexは中心?
- Tangential:局所の鋭い突出? 下方優位?
- (可能なら)Elevation/Pachy:BFSからの突出、菲薄中心は?
④ 指標:SimK、SAI/SRI、I-S、(機器固有指数)
⑤ 方針:- 正常範囲 → ルーチン説明
- “疑い所見あり” → トモグラフィー/OCTで精査、経時追跡
- 明らかな異常 → 追加検査(角膜形状・厚、眼圧補正、CL/手術歴の聴取)
患者向け説明(院内掲示用・短文)
角膜の“丸みの分布”を色で描いた地図です。
左右対称でなめらかなら良い状態。一部がとがる/傾くと、めがねやコンタクトが合いにくくなったり、手術適応の判断に影響します。
検査は非接触で数十秒、まばたきや涙の状態で結果が変わることがあるため、何枚か撮って一番安定した画像を使います。